Penilaian pasien dengan keluhan homonymous hemianopia memerlukan pemeriksaan yang tepat, teliti, dan sistematik agar dapat menentukan penyebab dan lokasi lesinya. Hemianopia adalah kehilangan penglihatan pada setengah lapang pandang mata.
Sementara itu, homonymous hemianopia atau hemianopia homonim adalah kehilangan penglihatan pada satu sisi lapang pandang yang sama di kedua mata. Homonymous hemianopia yang terjadi secara akut menandakan kelainan intrakranial serius yang membutuhkan evaluasi segera.[1,2]
Gambar 1. Homonymous Hemianopia Kiri.
Terminologi Homonymous Hemianopia
Berdasarkan luas dan bentuk defek lapang pandangnya, terminologi yang digunakan dalam diagnosis homonymous hemianopia adalah sebagai berikut:
Homonymous hemianopia komplit: defek lapang pandang terjadi lengkap pada seluruh area di separuh sisi penglihatan (seluruh hemifield)
Homonymous hemianopia inkomplit: defek lapang pandang tidak memenuhi seluruh area di separuh sisi penglihatan
- Quadrantanopia: defek didapatkan pada 1 kuadran lapang pandang, baik pada regio superior maupun inferior
- Hemianopia dengan macular sparing: defek lapang pandang secara spesifik menyisakan atau tidak melibatkan area penglihatan makula (area sentral)[1,2]
Konfigurasi atau bentuk area lapang pandang yang hilang pada kedua mata tidak selalu persis. Oleh karena itu, homonymous hemianopia inkomplit diklasifikasikan menjadi homonymous hemianopia kongruen (pola defek lapang pandang sama antara kedua mata) dan homonymous hemianopia inkongruen (pola defek lapang pandang tidak sama antara kedua mata).[4]
Luas, bentuk, dan kongruensi defek lapang pandang berdasarkan terminologi di atas dapat memberikan petunjuk bagi dokter untuk memperkirakan lokasi lesi dan penyebab homonymous hemianopia.[4]
Penyebab Homonymous Hemianopia
Homonymous hemianopia dapat disebabkan oleh berbagai etiologi. Etiologi tersering pada 95% kasus adalah trauma kepala, tumor otak, serta stroke (cerebrovascular disease). Penyebab lain yang lebih jarang adalah infeksi, malformasi arteriovenosa, demielinasi, migrain, malformasi kongenital, cedera hipoksik atau hemoragik perinatal, leukoensefalopati, bedah otak, eklampsia, epilepsi, toksisitas obat, dan hiperglikemia nonketotik.[1-3]
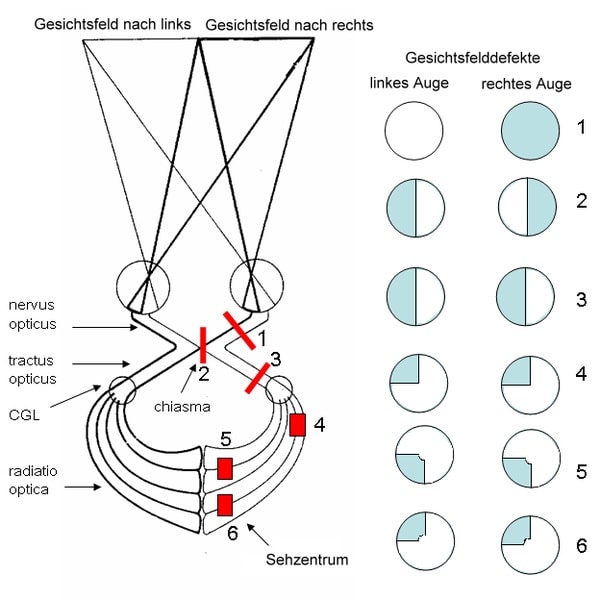
Untuk menentukan sisi lesi pada otak, dokter perlu mengingat bahwa serabut saraf retina nasal yang bertanggung jawab terhadap lapang pandang temporal akan mengalami persilangan di kiasma optikum. Oleh karena itu, kelainan pada traktus optikus, nukleus genikulatum lateral, radiasi optikus, maupun korteks visual di lobus oksipital di satu sisi otak akan menyebabkan defek lapang pandang nasal pada mata ipsilateral dan defek lapang pandang temporal pada mata kontralateral.[1-3]
Sebagai contoh, bila lesi terletak di jaras visual otak sisi kiri, pasien akan mengalami homonymous hemianopia kanan, yaitu defek lapang pandang temporal di mata kanan dan defek lapang pandang nasal di mata kiri.[1-3]
Dengan menilai kongruensi serta pola defek lapang pandang, lokasi lesi dapat diduga apakah terletak anterior dari nukleus genikulatum lateral (NGL), tepat pada NGL, atau posterior dari NGL seperti pada korteks visual di lobus oksipital. Pada homonymous hemianopia, lesi terletak di posterior dari kiasma optikum.[2,4]
Gambar 2. Skema Lokasi Lesi Penyebab Defek Lapang Pandang.
Lesi di Anterior Nukleus Genikulatum Lateral (NGL)
Untuk lesi yang terletak di anterior NGL, yaitu lesi yang terletak pada traktus optikus seperti pada area 3 di gambar 2 di atas, defek lapang pandang dapat bersifat komplit maupun inkomplit. Pada umumnya, defek lapang pandang inkomplit disebabkan oleh lesi traktus optikus yang bersifat inkongruen.[1,4]
Lesi di Nukleus Genikulatum Lateral (NGL)
Bila lesi berada tepat di NGL, defek lapang pandang dapat tampak pada satu atau beberapa sektor sekaligus. NGL terdiri dari bagian dorsal, lateral, maupun medial. Lesi yang berada pada bagian dorsal NGL menyebabkan defek lapang pandang di area sentral (regio makula). Lesi bagian lateral NGL menyebabkan defek lapang pandang di area superior, sedangkan lesi bagian medial NGL menyebabkan defek inferior.[1,4]
Lesi di Posterior Nukleus Genikulatum Lateral (NGL)
Untuk lesi yang terletak posterior dari NGL, berlaku prinsip bahwa semakin kongruen suatu defek lapang pandang, semakin posterior letak lesi. Sebagai contoh, lesi di lobus oksipital cenderung lebih kongruen daripada lesi di radiasi optikus. Lesi di posterior dari NGL dapat berada pada berbagai lobus otak. Tiap lobus dapat menimbulkan defek lapang pandang dengan pola khas masing-masing.[1,2,4]
Lesi pada lobus temporal otak akan menyebabkan defek lapang pandang superior, sedangkan lesi lobus parietal menyebabkan defek di inferior dengan batas defek yang melandai di bagian superiornya. Lesi pada girus kuneus (girus yang letaknya superior) menyebabkan pola defek lapang pandang quadrantanopia inferior, sedangkan lesi pada girus lingual (girus yang terletak di bawah) menyebabkan quadrantanopia superior.[1]
Lesi di Lobus Oksipital
Defek dengan gambaran macular sparing umumnya disebabkan oleh lesi pada lobus oksipital. Hal ini disebabkan oleh area representasi makula yang luas di lobus oksipital yang disertai suplai darah kolateral melalui arteri serebri media, sehingga umumnya terdapat area representasi makula yang masih berfungsi dengan baik. [1,2]
Faktor Risiko Homonymous Hemianopia
Pasien yang datang dengan keluhan homonymous hemianopia perlu menjalani evaluasi mengenai karakter demografis dan faktor risiko. Kemungkinan etiologi akan berbeda antara pasien anak-anak, pasien dewasa muda, dan pasien usia lanjut.[1,4]
Etiologi terbanyak pada pasien dengan usia <18 tahun adalah tumor otak, trauma otak, infark serebri, serta perdarahan serebri. Sementara itu, pada pasien usia dewasa dan usia lanjut, penyebab tersering homonymous hemianopia adalah stroke, trauma otak, dan tumor. Faktor risiko seperti riwayat hipertensi sistemik, riwayat trauma, diabetes mellitus, dan penurunan berat badan juga dapat membantu diagnosis etiologi.[1,4]
Gejala Klinis Homonymous Hemianopia
Gambaran yang lebih terperinci mengenai gejala penglihatan dapat mengarahkan pada kemungkinan etiologi. Beberapa homonymous hemianopia dapat bersifat sementara dan diikuti resolusi secara spontan, misalnya karena transient ischemic attack, serangan kejang, migrain, serta hiperglikemia nonketotik.[1]
Gejala penyerta dapat timbul bila lesi jaras visual meluas ke area sekitarnya. Lesi traktus optikus dapat melibatkan pedunkulus serebri, sehingga menimbulkan gejala hipotalamik seperti tekanan darah tinggi atau rendah, fluktuasi suhu badan, perubahan nafsu makan, dan insomnia.[1]
Lesi di traktus optikus maupun di radiks optikus dapat melibatkan area lobus temporal otak, sehingga berpotensi menimbulkan kejang serta gangguan memori dan auditori. Sementara itu, lesi pada regio oksipital umumnya tidak menimbulkan gejala neurologis penyerta.[1]
Pemeriksaan Lapang Pandang atau Perimetri
Untuk mendiagnosis homonymous hemianopia, pemeriksaan lapang pandang perlu dilakukan. Pemeriksaan ini juga dapat memberikan informasi penting bagi klinisi untuk menilai lokasi lesi. Lapang pandang dapat dinilai dengan sejumlah pilihan pemeriksaan, antara lain tes konfrontasi, perimeter Goldmann, dan perimeter otomatis.
Tes Konfrontasi
Tes konfrontasi merupakan pemeriksaan lapang pandang yang paling sederhana karena tidak membutuhkan alat khusus. Pemeriksa duduk berhadapan dengan pasien dengan jarak 1 meter, menutup salah satu mata sendiri, dan meminta pasien juga menutup salah satu matanya dengan telapak tangan. Pasien diminta menyebutkan jumlah jari yang ditunjukkan oleh pemeriksa lalu hasilnya dibandingkan dengan lapang pandang pemeriksa.[5]
Kelemahan pemeriksaan ini adalah sensitivitasnya yang rendah, sehingga tidak dapat menilai luas dan bentuk defek lapang pandang secara detail. Selain itu, akurasinya rendah dalam mendiagnosis defek lapang pandang derajat ringan hingga sedang, serta hanya dapat mendeteksi sekitar 49% dari kasus defek lapang pandang berat.[1,6]
Perimeter Goldmann
Pemeriksaan lapang pandang Goldmann menggunakan alat perimeter yang berbentuk mangkuk besar berwarna putih. Terdapat lampu berwarna terang sebagai stimulus yang dapat diatur tingkat iluminasi dan warnanya. Lampu dapat diletakkan berpindah-pindah sesuai keinginan pemeriksa dan pasien diminta selalu menatap ke bagian tengah mangkuk. Lokasi paling perifer dari stimulus yang masih dapat dideteksi oleh pasien merupakan batas terluar dari lapang pandang pasien.[7]
Perimeter Goldmann memiliki sensitivitas yang cukup baik dalam mendeteksi dan menggambarkan kelainan lapang pandang secara detail, tetapi memiliki variabilitas antar pemeriksa yang masih besar bila dibandingkan dengan perimeter otomatis.[7]
Perimeter Otomatis
Perimeter otomatis (automated perimetry) adalah pemeriksaan untuk memetakan lapang pandang. Prinsipnya serupa dengan perimeter Goldmann tetapi menggunakan bantuan komputer. Pemeriksaan ini dapat menilai defek lapang pandang secara akurat, bahkan pada defek lapang pandang yang minimal. Pemeriksaan ini tidak banyak tergantung pada kemahiran pemeriksa.[1,2,7]
Perimeter otomatis yang secara luas dipakai adalah Humphrey perimetry. Metode pemeriksaan yang sebaiknya digunakan pada perimetri Humphrey adalah metode SITA standard (Swedish Interactive Threshold Algorithm Standard), yang memiliki sensitivitas lebih baik dan lebih akurat dalam menilai progresivitas defek serial untuk kepentingan monitoring bila dibandingkan dengan metode SITA Fast.[1,2]
Pemeriksaan Papil Optik dan Relative Afferent Pupillary Defect (RAPD)
Pemeriksaan lain seperti funduskopi papil optik dan Relative Afferent Pupillary Defect (RAPD) dibutuhkan untuk memperkirakan letak lesi. Kedua pemeriksaan ini dapat dilakukan tanpa alat canggih. Gambaran papil optik dapat dinilai melalui funduskopi, baik dengan oftalmoskopi direk maupun biomikroskopi slit-lamp. Pemeriksaan RAPD dilakukan dengan menggunakan senter atau penlight.[2]
Gambaran band-atrophy pada funduskopi papil optik, yaitu gambaran papil optik yang pucat hanya pada sisi nasal dan temporal, merupakan penanda lesi di traktus optikus sisi kontralateral dari mata tersebut. Warna pucat pada papil optik akan berkorelasi dengan penipisan retinal nerve fiber layer (RNFL) pada pemeriksaan optical coherence tomography.[2]
Temuan berupa relative afferent pupillary defect (RAPD) atau Marcus-Gunn pupil juga merupakan penanda bahwa lesi terletak pada traktus optikus. RAPD dinilai dengan light-swinging-test di mana pemeriksa membandingkan kekuatan antara refleks cahaya langsung dan refleks cahaya tidak langsung pada mata.[2]
Pemeriksaan Neuroimaging
Pemeriksaan neuroimaging perlu dilakukan pada seluruh pasien dengan homonymous hemianopia. MRI memiliki sensitivitas yang baik untuk mendeteksi berbagai kelainan otak dan bersifat lebih superior daripada neuroimaging lain untuk mendeteksi stroke iskemik, plak demielinasi, tumor, serta infeksi.[2]
Penggunaan kontras pada MRI juga dapat dipertimbangkan apabila pemeriksaan nonkontras tidak menunjukkan kelainan. Penggunaan gadolinium sebagai kontras akan meningkatkan sensitivitas MRI dalam mendeteksi tumor dan infeksi.[2]
CT scan nonkontras juga dapat menjadi pilihan karena ketersediaannya lebih umum daripada MRI, prosedurnya lebih cepat, dan biayanya lebih terjangkau. CT scan dapat menilai hemorrhagic stroke serta cukup baik untuk menilai kasus trauma.[2]
Kesimpulan
Homonymous hemianopia disebabkan oleh lesi jaras visual yang terletak di posterior kiasma optikum, yang mencakup traktus optikus, nukleus genikulatum lateral (NGL), radiasi optikus, maupun lobus oksipital. Ada berbagai macam etiologi homonymous hemianopia, misalnya gangguan vaskular, trauma, keganasan, infeksi, pembedahan, atau lesi kongenital.
Penegakkan diagnosis etiologi dan penentuan lokasi lesi secara tepat diperlukan agar tata laksana dapat diberikan secara optimal. Evaluasi mencakup pemeriksaan perimetri lapang pandang, funduskopi morfologi papil optik dan defek pupil, serta neuroimaging. Dokter harus memperhatikan faktor usia pasien, faktor risiko, serta gejala penyerta sebagai kunci dalam diagnosis etiologi pasien homonymous hemianopia.
Direvisi oleh: dr. Irene Cindy Sunur