Skrining dan profilaksis tuberkulosis (TB) pada bayi dengan ibu TB aktif merupakan salah satu langkah yang penting dalam mencegah penularan TB pada anak. Sebanyak 10% kasus TB dialami oleh bayi dan anak-anak, dan umumnya terjadi pada usia <15 tahun.[1]
Risiko TB pada Bayi dengan Ibu TB Aktif
Risiko bayi mengalami infeksi kuman TB dapat terjadi sejak dalam kandungan, saat persalinan, maupun melalui kontak dengan ibu TB aktif pasca persalinan. Studi kohort oleh Martinez et al tahun 2018 dilakukan pada daerah dengan tingkat prevalensi TB yang tinggi, yaitu 880 kasus baru per 100.000 populasi.[2,4]
Studi di Afrika Selatan tersebut melibatkan 915 pasang ibu dan anak; dimana 22% dari peserta studi adalah ibu yang terdiagnosis HIV dan 1% diantaranya adalah anak dengan HIV; ibu tidak dikonfirmasi memiliki TB aktif dan semua bayi telah mendapatkan vaksinasi Bacillus Calmette-Guerin (BCG).[4]
Pada anak yang menjadi peserta studi, pemeriksaan tuberkulin dilakukan pada usia 6 bulan, 12 bulan, 24 bulan, 36 bulan, dan 48 bulan. Hasil studi menunjukkan adanya konversi hasil tes tuberkulin dimana diobservasi adanya penambahan indurasi dalam kurun waktu 1 tahun pertama kehidupan, dengan insidensi konversinya sebesar 11,8.[4]
Berdasarkan studi ini, diketahui bahwa bayi yang tinggal di populasi risiko tinggi TB harus dipantau ketat dengan pemeriksaan karena berisiko tinggi terkena infeksi TB.[4]
TB Kongenital
Infeksi TB dapat ditularkan sejak kandungan dimana melalui cairan amniotik dan/atau secara hematogen, yang menyebabkan TB kongenital pada bayi. Penularan juga dapat terjadi saat persalinan karena aspirasi, atau menelan cairan amnion ataupun sekresi servikovaginal yang mengandung M. tuberculosis. Namun diagnosis TB kongenital sendiri dinilai sulit karena kebanyakan kasus tidak menimbulkan gejala atau terdiri dari gejala-gejala yang tidak spesifik.[2]
Dalam suatu tinjauan laporan kasus tahun 2019, terdapat 20 kasus TB kongenital yang dilaporkan dari tahun 2011-2017; dimana 16 kasus (80%) dilaporkan di Asia dengan perbandingan antara laki-laki dengan perempuan 9:1.[3]
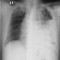
Sebuah laporan kasus dari Taiwan menunjukkan kasus bayi dengan TB kongenital yang tidak menunjukkan gejala saat lahir. Gejala awal demam baru muncul saat bayi berusia 6 hari, dengan gambaran pemeriksaan foto dada efusi pleura. Diagnosis ditegakkan berdasarkan hasil kultur positif Mycobacterium tuberculosis dari aspirat lambung dan cairan efusi pleura.[3]
TB Perinatal
Neonatus menjadi terinfeksi karena langsung terpapar ibu dengan TB bakteri tahan asam (BTA) (+) segera setelah lahir. Studi meta analisis yang dilakukan oleh Martinez et al pada tahun 2020 membahas mengenai risiko penularan tersebut pada anak.[5]
Studi meta analisis yang melibatkan 46 studi kohort di 34 negara tersebut membuktikan risiko TB pada bayi dan anak sangat tinggi setelah kontak erat dengan orang yang terdiagnosis TB secara mikrobiologis maupun radiologis.[5]
Meta analisis menunjukkan bahwa insidensi TB di usia <5 tahun adalah sebesar 19%, pada bayi dan anak yang mengalami kontak erat dalam beberapa minggu dan tidak mendapatkan terapi profilaksis. Diagnosis TB pada bayi dan/atau anak-anak tersebut dibuat dalam 90 hari setelah kontak erat. Kontak erat dalam studi tersebut didefinisikan orang yang terdiagnosis TB melalui pemeriksaan radiologis atau biologis, yang tinggal serumah atau di luar rumah tetapi memiliki tingkat interaksi yang sering.[5]
Inisiasi Skrining TB
Inisiasi skrining TB umumnya diawali dengan melakukan investigasi kontak. Hal ini didasari oleh tingkat transmisi TB yang semakin besar seiring lamanya paparan dengan sumber infeksi TB, derajat keparahan penyakit klinis, status gizi, dan riwayat vaksinasi BCG.[6]
Sejauh ini belum ada batasan tegas tentang durasi paparan minimal terhadap bayi yang mengharuskan dimulainya skrining. Bukti terkini menunjukkan bahwa paparan intermiten yang singkat, yakni sekitar 15-20 menit dengan orang dewasa yang diketahui infeksius TB dapat menyebabkan terjadinya infeksi dan penyakit TB pada balita.[9]
Aspek dalam diri penderita TB yang menjadi kontak yang meningkatkan probabilitas transmisi TB, seperti status pemeriksaan bakteriologis mutakhir dan faktor risiko lingkungan juga turut dipertimbangkan sebelum memutuskan apakah inisiasi skrining harus segera dilakukan. Adapun faktor risiko lingkungan mencakup tindakan pencegahan penularan yang efektif, sirkulasi udara di rumah, dan kecukupan paparan sinar matahari.[7]
Skrining TB pada Bayi dengan Ibu TB Aktif
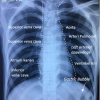
Pada bayi yang memiliki ibu dengan TB aktif, harus diidentifikasi apakah TB yang diderita ibu adalah TB yang infeksius, resisten obat, ataupun disertai HIV. Berdasarkan WHO consolidated guidelines on tuberculosis tahun 2022, pemeriksaan skrining harus dilakukan pada bayi yang memiliki kontak erat, menggunakan skrining berdasarkan gejala dan/atau pemeriksaan foto dada.[8,9]
Pada neonatus, diagnosis TB sering sulit ditegakkan dengan mengandalkan kriteria klinis tertentu saja sebab hasil pemeriksaan tuberkulin umumnya negatif sementara gejala sifatnya non spesifik. Presentasi gejala yang patut dicurigai berkaitan dengan TB pada neonatus antara lain demam pada bayi usia 2-4 minggu, sesak napas, lemas, malas menyusu, dengan atau tanpa disertai hepatomegali.[2]
Tinjauan Sistematis dan Meta Analisis Cochrane tahun 2021
Studi Cochrane melibatkan 19 studi untuk meninjau efikasi berbagai metode skrining TB pada anak, yang dapat dilakukan dengan gejala tunggal, kombinasi gejala, pemeriksaan foto dada, dan Xpert MTB/RIF. Beberapa studi melakukan lebih dari 1 tes skrining tersebut.[10]
Berdasarkan hasil meta analisis, didapatkan bahwa metode skrining berdasarkan gejala pada kasus kontak memiliki sensitivitas 89% dan spesifisitas 69%. Sedangkan pemeriksaan foto dada memiliki sensitifitas sebesar 87% dengan spesifisitas 99%. Skrining dengan pemeriksaan Xpert MTB/RIF memiliki sensitifitas 43% dan spesifitas 99% pada kasus rawat inap, sensitivitas 100% dan spesifitas 100% pada kasus rawat jalan.[10]
Implikasi secara klinis dari studi ini adalah penggunaan metode skrining berdasarkan gejala harus dilakukan berulang untuk meningkatkan sensitivitas, terutama pada anak/bayi dengan HIV. Pemeriksaan radiologis tampaknya adalah pemeriksaan skrining paling akurat tetapi dipengaruhi kualitas pemeriksaan dan variabilitas dari interpretasi pembaca pemeriksaan tersebut. Namun, terdapat potensi overestimasi sensitivitas dan spesifisitas akibat bias inklusi.[10]
Pemeriksaan Xpert MTB/RIF menunjukkan spesifitas yang tinggi, tetapi sensitivitas belum dapat ditentukan akibat sedikitnya studi yang ada pada anak dengan TB.[10]
Profilaksis TB pada Bayi dengan Ibu TB Aktif
Dalam pencegahan TB, WHO merekomendasikan pemberian profilaksis selain pemberian vaksin BCG dan pengendalian lingkungan. Indikasi pemberian profilaksis dengan rekomendasi kuat dari WHO adalah:
- Bayi <12 bulan dengan HIV yang memiliki kontak TB
- Anak ≥12 bulan dengan HIV dengan/tanpa kontak TB yang tinggal di daerah prevalensi TB yang tinggi
- Anak <5 tahun yang tinggal bersama orang dengan TB paru BTA(+) dan sudah terbukti tidak memiliki TB
- Bayi/anak yang menerima terapi anti-TNF, dialisis, kandidat transplantasi organ, atau menderita silicosis
Sedangkan berdasarkan petunjuk teknis manajemen dan tata laksana TB pada anak yang dikeluarkan oleh Kementerian Kesehatan Republik Indonesia, inisiasi profilaksis TB sebaiknya dilakukan pada semua anak <5 tahun yang kontak dengan pasien TB yang tidak resisten terhadap obat OAT, atau menderita penyakit HIV atau memiliki kondisi lain yang meningkatkan risiko infeksi TB seperti gizi buruk, diabetes mellitus, keganasan, serta dalam terapi steroid sistemik jangka panjang.[9]
Adapun pemberian terapi profilaksis TB berdasarkan rekomendasi WHO adalah isoniazid 10 mg/kgBB/hari maksimal 300 mg/hari selama 6-9 bulan. Alternatif lain berupa:
- Kombinasi rifapentine dan isoniazid setiap minggu selama 3 bulan, atau
- Kombinasi isoniazid dan rifampisin setiap hari selama 3 bulan, atau
- Kombinasi rifapentine dan isoniazid setiap hari selama 1 bulan, atau
- Rifampisin setiap hari selama 4 bulan[8,9]
Jika dalam pemantauan anak mengalami gejala yang sesuai dengan penyakit TB, maka profilaksis dihentikan dan obat antituberkulosis dapat mulai diberikan. Pada kasus dimana bayi usia 0-3 bulan dengan ibu TB aktif sudah terdiagnosis TB, maka diberikan terapi TB kongenital dengan regimen 2HRZ(E)/4HR selama 6 bulan.[8]
Efektivitas Program Skrining dan Profilaksis TB pada Bayi
Efektivitas program skrining dan profilaksis tuberkulosis (TB) dengan isoniazid seyogyanya dinilai dengan melihat estimasi reduksi risiko penyakit TB aktif pada individu yang mendapat profilaksis.[4]
Studi meta analisis oleh Martinez et al menilai bahwa terapi profilaksis ini terbukti efektif menurunkan risiko TB pada anak yang terpapar TB sebesar 63%, dan 91% efektif pada anak yang positif terinfeksi TB. Pada anak <5 tahun, vaksinasi BCG memiliki peran protektif terhadap semua bentuk TB dengan add adjusted ratio (AOR) 0,64, 95% confidence interval (CI) 0,50; 0,8.[5]
Namun, untuk anak usia 5 tahun keatas, tidak ada perbedaan risiko antara anak yang sudah mendapatkan vaksinasi BCG dengan yang belum.[5]
Studi kohort oleh Martinez et al tahun 2018 sebelumnya menyatakan bahwa hampir 78% dari total bayi yang dirujuk untuk profilaksis isoniazid dalam studi tersebut pada akhirnya tidak mendapat profilaksis sebagaimana mestinya.[4]
Hal yang sama juga terlihat dalam studi oleh Ghimiri et al tahun 2022; dimana persentase anak di bawah usia 5 tahun yang mendapatkan terapi profilaksis secara penuh hanya 72,5%-75,86%. Beberapa faktor yang mempengaruhi diantaranya adalah investigasi kontak yang belum optimal, kurangnya sumber daya, kurangnya kesadaran dan pengetahuan baik orang tua maupun tenaga kesehatan, dan ketersediaan obat.[11]
Kesimpulan
Skrining dan profilaksis tuberkulosis (TB) pada bayi dengan ibu yang mengalami penyakit TB aktif merupakan salah satu langkah untuk menurunkan risiko terjadinya penyakit TB pada bayi di masa yang akan datang. Hal ini sangat penting mengingat bayi dapat berisiko mengalami infeksi sejak dalam kandungan, saat persalinan, maupun setelah persalinan.
Sebelum memulai skrining dan profilaksis TB pada bayi, investigasi kontak antara bayi dengan penderita TB aktif harus dilakukan secara cermat. Selain itu, pemeriksaan fisik untuk menemukan gejala dan tanda penyakit aktif pada bayi harus selalu dilakukan pada setiap bayi yang akan dilakukan skrining untuk memastikan ketepatan regimen pengobatan yang dipilih.
Bayi yang lahir dari ibu dengan TB aktif berisiko terkena TB perinatal, baik dalam bentuk TB kongenital maupun TB neonatal. Pada kasus bayi dengan ibu yang menderita TB aktif, isoniazid 10 mg/kgBB/hari dengan dosis maksimal 300 mg/hari tetap diberikan selama 6-9 bulan sebagai profilaksis.
Apabila dalam follow up ditemukan gejala TB, maka pemeriksaan untuk menegakkan diagnosis TB harus dilakukan. Apabila diagnosis TB ditegakkan, maka profilaksis harus dihentikan dan pemberian OAT segera dimulai.
Beberapa penelitian telah menunjukkan efektivitas profilaksis TB dengan rejimen isoniazid, namun hanya sedikit yang melibatkan populasi anak-anak dan balita. Sebagian penelitian yang mengikutsertakan balita menemukan rendahnya kepatuhan terhadap saran profilaksis sehingga jumlah bayi yang mengalami komplikasi dan kematian akibat TB juga meningkat.
Pelaksanaan skrining TB pada bayi dapat dilakukan dengan skrining gejala, tetapi perlu dilakukan berulang untuk meningkatkan sensitivitas dan terkait risiko progresi penyakit yang cepat.
Penulisan pertama oleh: dr. Sunita