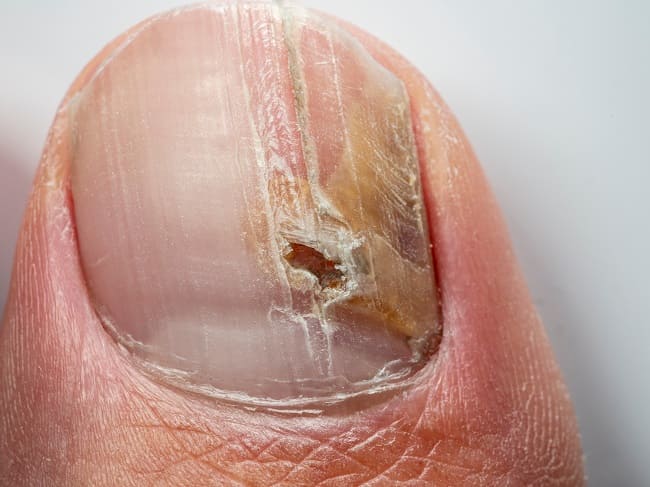
Terapi profilaksis kerap diberikan untuk mencegah rekurensi dari tinea unguium. Tinea unguium merupakan infeksi jamur pada kuku yang menyebabkan perubahan warna dan penebalan pada lempeng kuku. Kondisi ini memiliki risiko rekurensi yang tinggi, yakni berkisar 10-53%.
Tinea unguium bisa disebabkan oleh patogen fungal apapun, baik dermatofita maupun non-dermatofita. Walau begitu, kebanyakan kasus disebabkan oleh jamur dermatofita.
Mayoritas infeksi dermatofita pada kuku disebabkan oleh Trichophyton rubrum dan Trichophyton mentagrophytes. Di Indonesia, penyebab terbanyak yang dilaporkan adalah Candida spp. Sementara itu, organisme nondermatofita yang dapat menyebabkan tinea unguium adalah Scopulariopsis brevicaulis, Acremonium spp., Aspergillus spp., Fusarium spp dan Neoscytalidium.[1,2]
Prinsip Diagnosis dan Manajemen Tinea Unguium
Tinea unguium ditandai dengan perubahan warna kuku, terpisahnya kuku dari bantalan kuku (onikolisis), kuku menjadi rapuh, penebalan kuku, dan akumulasi skuama pada subungual. Terdapat 3 cara konvensional untuk mendiagnosis tinea unguium,yakni dengan pemeriksaan kalium hidroksida (KOH), kultur, dan Periodic-Acid Schiff (PAS).[3]
Terbinafine dan itraconazole oral merupakan terapi yang umum digunakan dalam penanganan tinea unguium. Terbinafine memiliki tingkat kesembuhan tinggi dan interaksi dengan obat yang lebih sedikit sehingga lebih disarankan dibandingkan itraconazole.[5]
Pengobatan topikal merupakan alternatif terapi yang dikembangkan karena banyaknya efek samping terapi sistemik. Walaupun demikian, preparat topikal seperti salep dan cat kuku memiliki kemampuan suboptimal dibandingkan terapi sistemik. Beberapa contoh terapi topikal yang digunakan untuk penanganan tinea unguium adalah cat kuku ciclopirox 8%, larutan efinaconazole 10%, dan tavaborole 5%.[3-5]
Rekurensi Tinea Unguium
Rekurensi pada kasus tinea unguium diperkirakan terjadi pada 10% hingga 53% kasus. Rekurensi ini banyak ditemukan pada pasien dengan predisposisi genetik dan populasi yang rentan.
Faktor risiko yang meningkatkan kemungkinan rekurensi adalah usia lanjut, kondisi imunosupresi, adanya tinea pedis, kebersihan yang buruk, diabetes mellitus, serta keterlibatan kuku pada infeksi awal yang lebih luas.[1,6]
Profilaksis Rekurensi Tinea Unguium
Sebuah studi retrospektif menunjukkan bahwa pasien yang sebelumnya telah diobati dengan terbinafine oral pada kuku kaki dan dinyatakan sembuh, yang kemudian diberikan profilaksis rekurensi dengan obat anitjamur topikal, menunjukkan angka rekurensi yang lebih rendah dibandingkan yang tidak mendapat profilaksis.[6]
Pada prinsipnya, menghindari rekurensi tinea unguium membutuhkan kombinasi antara edukasi pasien dan tindakan farmakologis dan edukasi pasien.[8]
Edukasi Pasien Untuk Mencegah Rekurensi Tinea Unguium
Edukasi pasien memegang peranan yang sama pentingnya dengan terapi farmakologis untuk mencegah rekurensi tinea unguium. Dokter perlu menjelaskan kepada pasien bahwa tinea unguium sering bersifat kronis, menular, dan memiliki risiko rekurensi yang tinggi. Pasien juga perlu memahami bahwa dirinya perlu berperan aktif dalam mencegah rekurensi.[8]
Perawatan Alas Kaki:
Apabila memungkinkan, pasien sebaiknya disarankan untuk membuang alas kaki lama untuk menghilangkan reservoir jamur yang dapat menyebabkan infeksi ulang. Jika hal ini tidak memungkinkan untuk dilakukan, sarankan pasien untuk mengganti sol sepatu atau melakukan disinfeksi alas kaki dan kaus kaki.
Dermatofita telah terbukti bertahan dalam kaus kaki meskipun telah dicuci, terutama saat menggunakan air dingin. Diperkirakan sebanyak 10,46% pasien dengan tinea unguium dan tinea pedis berisiko mengalami infeksi ulang melalui kontak dengan kaus kaki mereka. Teknik yang bisa digunakan untuk disinfeksi alas kaki adalah dengan menjemur sepatu, memberi sinar ultraviolet, ataupun menggunakan ozon.[8]
Mengenali Tanda Awal Rekurensi:
Edukasi pula pasien tentang tanda awal rekurensi tinea unguium atau tanda munculnya tinea pedis. Jelaskan bahwa pengenalan tinea pedis dan pengobatan yang cepat penting untuk mencegah infeksi jamur menyebar ke kuku. Sampaikan pada pasien bahwa kemungkinan resolusi akan meningkat ketika kondisi dideteksi dan diobati lebih awal.[8]
Kepatuhan Terapi:
Sampaikan pada pasien bahwa kepatuhan terhadap terapi dan konsumsi rejimen pengobatan secara lengkap pada tahap awal infeksi memegang peranan penting dalam mencegah rekurensi. Jelaskan pada pasien bahwa dirinya mungkin merasa pengobatan tidak bekerja cukup cepat atau cukup baik, kemudian yakinkan pasien bahwa regimen terapi perlu diselesaikan sebelum hasil yang kasat mata bisa dilihat.[8]
Profilaksis dengan Farmakoterapi
Basis data efikasi pemberian medikamentosa untuk pencegahan rekurensi tinea unguium sebetulnya masih terbatas. Tidak diketahui berapa durasi optimal profilaksis topikal, meskipun data dari studi jangka panjang mengindikasikan bahwa terapi profilaksis mungkin perlu diberikan selama 2-3 tahun, terutama pada pasien diabetes atau pasien dengan sirkulasi perifer yang buruk.[8]
Sebuah studi retrospektif mengevaluasi data dari 320 pasien dengan tinea unguium yang dinyatakan sembuh dan kemudian diberi terapi profilaksis topikal dengan amorolfine, bifonazole, ciclopirox olamine, atau terbinafine. Terapi profilaksis topikal diberikan sekali seminggu. Hasil studi menunjukkan bahwa angka rekurensi lebih rendah pada pasien yang mendapat profilaksis dibandingkan yang tidak.[6]
Belum ada konsensus mengenai apa obat terbaik untuk terapi profilaksis tinea unguium. Beberapa obat antijamur topikal yang diduga bermanfaat adalah efinaconazole, amorolfine dan tavaborole.[6-8]
Kesimpulan
Tinea unguium memiliki angka rekurensi yang tinggi. Risiko rekurensi meningkat pada pasien usia lanjut, pasien dengan diabetes, imunosupresi, tinea pedis, serta kebersihan diri yang buruk
Untuk mencegah rekurensi, sarankan pasien untuk membuang atau melakukan disinfeksi pada alas kaki dan kaus kaki. Minta juga pasien untuk menyelesaikan regimen terapi tinea unguium meskipun obat kelihatan tidak bekerja atau kurang cepat menunjukkan hasil. Edukasi pasien mengenai tanda awal rekurensi dan pentingnya melakukan terapi jika mengalami tanda rekurensi atau tinea pedis.
Di sisi lain, meskipun profilaksis dengan medikamentosa merupakan praktik yang umum dilakukan, basis bukti untuk mendukung praktik ini masih terbatas. Sebuah studi retrospektif mengindikasikan adanya manfaat pemberian antijamur topikal setelah pasien tinea unguium dinyatakan sembuh. Belum ada rekomendasi obat ataupun durasi terapi terbaik, sehingga uji klinis acak terkontrol lebih lanjut masih diperlukan.